Un grain de beauté en relief qui commence à se décoller peut susciter de vives inquiétudes chez toute personne soucieuse de sa santé cutanée. Ce phénomène, bien qu’alarmant en apparence, ne signifie pas automatiquement la présence d’une pathologie maligne. Cependant, il nécessite une attention particulière et une évaluation médicale appropriée pour distinguer les causes bénignes des transformations potentiellement dangereuses. La compréhension des mécanismes sous-jacents, des signes d’alerte et des protocoles de prise en charge permet d’aborder cette situation avec sérénité tout en maintenant une vigilance appropriée. L’expertise dermatologique moderne offre aujourd’hui des outils diagnostiques précis et des options thérapeutiques adaptées à chaque situation clinique.
Anatomie et caractéristiques des naevus mélanocytaires surélevés
Structure histologique des grains de beauté en relief : épiderme, derme et mélanocytes
Les grains de beauté en relief, techniquement appelés naevus mélanocytaires surélevés, présentent une architecture histologique complexe qui explique leur aspect caractéristique. Ces formations cutanées résultent de l’accumulation de mélanocytes modifiés, appelés cellules naeviques, qui migrent depuis la jonction dermo-épidermique vers les couches plus profondes du derme. Cette migration cellulaire s’accompagne d’une modification morphologique progressive : les cellules naeviques superficielles conservent souvent une forme épithélioïde tandis que celles situées en profondeur adoptent une morphologie lymphocytaire.
La vascularisation de ces naevus joue un rôle crucial dans leur maintien structural. Un réseau capillaire dense irrigue la base de la lésion, fournissant les nutriments nécessaires à la survie cellulaire. Cette vascularisation explique pourquoi certains grains de beauté en relief peuvent saigner facilement lors de traumatismes mineurs. L’innervation, bien que moins développée que dans les tissus environnants, peut néanmoins générer des sensations de démangeaisons ou d’inconfort lors de modifications structurelles.
Différenciation entre naevus dermiques, composés et jonctionnels
La classification histologique des naevus mélanocytaires repose sur la localisation anatomique des cellules naeviques. Les naevus jonctionnels se caractérisent par la présence exclusive de cellules naeviques au niveau de la jonction dermo-épidermique, conférant généralement un aspect plat à la lésion. En revanche, les naevus dermiques présentent des cellules naeviques uniquement dans le derme, créant souvent un relief caractéristique. Les naevus composés, les plus fréquents parmi les grains de beauté en relief, combinent une composante jonctionnelle et dermique.
Cette distinction revêt une importance clinique majeure car elle influence le potentiel évolutif de chaque type de naevus. Les naevus purement dermiques présentent généralement un risque de transformation maligne négligeable, tandis que ceux comportant une composante jonctionnelle nécessitent une surveillance plus attentive. Le processus de maturation naevique tend naturellement vers la formation de naevus purement dermiques avec l’âge, expliquant pourquoi certains grains de beauté perdent leur pigmentation et deviennent plus saillants au fil du temps.
Critères de normalité selon la classification ABCDE de l’american cancer society
L’évaluation de la normalité d’un grain de beauté en relief s’appuie sur les critères ABCDE établis
par l’American Cancer Society. Un grain de beauté est considéré comme rassurant lorsque sa forme reste globalement symétrique, que ses bords sont nets et bien délimités, que sa couleur est homogène (marron clair à foncé, ou couleur chair) et que son diamètre est stable dans le temps. L’absence de modifications rapides constitue un élément clé de cette normalité apparente, même lorsque le naevus est en relief ou légèrement bosselé.
Le critère E pour Évolution est souvent le plus pertinent en pratique clinique. Un grain de beauté en relief qui se décolle partiellement après un frottement, mais qui cicatrise correctement sans changement de forme, de couleur ni de taille, demeure la plupart du temps dans le cadre de la normalité. À l’inverse, une évolution brutale – changement de teinte, extension périphérique, surface qui devient ulcérée – doit immédiatement conduire à une évaluation spécialisée, même si la lésion existait depuis de nombreuses années.
Vascularisation et innervation des naevus surélevés bénins
Les naevus surélevés bénins bénéficient d’une vascularisation spécifique, organisée en fins capillaires issus du plexus vasculaire dermique. Cette microcirculation permet d’apporter oxygène et nutriments aux cellules naeviques tout en évacuant les déchets métaboliques. Lorsqu’un grain de beauté en relief est soumis à des contraintes mécaniques répétées, cette vascularisation fragile peut se rompre localement, entraînant de petits saignements ou la formation de croûtes superficielles.
L’innervation des naevus est en général moins dense que celle de la peau environnante, mais elle reste suffisante pour transmettre des signaux nociceptifs ou prurigineux. C’est pourquoi un grain de beauté en relief qui se décolle peut occasionner des démangeaisons, une sensation de brûlure ou de simples picotements. Ces sensations ne sont pas, en elles-mêmes, synonymes de cancer. Elles traduisent souvent un micro-traumatisme ou une réaction inflammatoire locale. Néanmoins, l’association de symptômes sensoriels persistants (douleurs, prurit intense) avec des modifications visibles doit inciter à consulter sans délai.
Mécanismes physiopathologiques du décollement spontané des grains de beauté
Traumatismes mécaniques répétés et frottements textiles
Dans la majorité des cas, le décollement partiel ou complet d’un grain de beauté en relief est lié à des traumatismes mécaniques répétés. Les zones soumises aux frottements – ceinture, bretelles de soutien-gorge, col de chemise, rasage de la barbe ou des jambes – exposent davantage les naevus à ce type d’agression. À force de contact, la jonction entre le naevus et la peau saine peut s’affaiblir, un peu comme une étiquette de vêtement qui finit par se détacher après de nombreux tiraillements.
Ce processus peut se manifester par une surface qui s’effrite, se fissure ou forme une croûte, donnant l’impression que le grain de beauté se “désolidarise” de la peau. Vous avez peut-être déjà remarqué qu’un naevus bombé accroché par un ongle ou une lame de rasoir saigne facilement, puis se recouvre d’une fine croûte avant de se stabiliser. Lorsque ces épisodes se répètent, une partie du relief peut littéralement tomber. Si la zone cicatrise rapidement, sans rougeur persistante ni nouvelle lésion pigmentée, le phénomène reste généralement bénin.
Modifications hormonales induites par la grossesse ou la ménopause
Les variations hormonales importantes, comme celles observées pendant la grossesse, la ménopause ou certains traitements hormonaux (contraception, hormonothérapie), modifient profondément le comportement des mélanocytes. Sous l’effet des œstrogènes et de la progestérone, certains grains de beauté en relief peuvent devenir plus volumineux, plus pigmentés ou plus sensibles. Ce contexte hormonal favorise parfois une fragilisation de la jonction dermo-épidermique et de la matrice de soutien du naevus.
Concrètement, cela signifie qu’un naevus jusque-là stable peut se mettre à s’épaissir, à se craqueler ou à peler en surface. Chez certaines femmes enceintes, par exemple, on observe des naevus qui semblent « s’effriter » ou perdre une partie de leur relief, notamment sur le ventre soumis à une forte distension cutanée. Ces changements restent le plus souvent bénins, mais doivent être signalés au dermatologue, car ils peuvent mimer l’évolution initiale d’un mélanome. Une surveillance rapprochée pendant ces périodes hormonales clés est donc recommandée, surtout en cas de nombreux grains de beauté.
Processus inflammatoires chroniques et dermatites de contact
Les processus inflammatoires chroniques, tels que les dermatites de contact, l’eczéma ou le psoriasis, créent un environnement cutané instable autour du grain de beauté. L’inflammation récurrente entraîne une libération de médiateurs pro-inflammatoires et de radicaux libres, qui fragilisent les structures de soutien de l’épiderme et du derme. Un naevus surélevé situé au sein d’une zone inflammatoire peut donc se fissurer, se surinfecter ou se décoller partiellement au fil des poussées.
Dans ce contexte, le grattage répété joue un rôle aggravant majeur. Qui n’a jamais cédé à l’envie de se gratter une zone qui démange intensément ? Or, ce geste répété, parfois inconscient durant la nuit, peut arracher progressivement la partie saillante du grain de beauté. Le risque n’est pas tant de « déclencher » un cancer que de masquer temporairement une lésion en cours d’évolution. Ainsi, un naevus arraché sur un terrain d’eczéma doit toujours faire l’objet d’un contrôle, surtout si la lésion n’était pas clairement identifiée avant l’épisode inflammatoire.
Altérations de la matrice extracellulaire et fibres de collagène
Avec l’âge, l’exposition solaire chronique et certains facteurs métaboliques (tabac, diabète, déficit en vitamine C), la matrice extracellulaire se modifie en profondeur. Les fibres de collagène et d’élastine perdent de leur organisation et de leur élasticité, un phénomène appelé dermatoheliosis lorsqu’il est lié aux UV. Cette altération progressive fragilise l’ancrage des naevus au sein du derme, ce qui peut favoriser leur affaissement, leur atrophie ou, plus rarement, leur décollement partiel.
On peut comparer la matrice extracellulaire à un treillis de jardin soutenant une plante grimpante. Lorsque le treillis se casse ou se distend, la plante peut s’affaisser ou se détacher par endroits. De la même manière, un grain de beauté en relief peut perdre une partie de son support collagénique, se ratatiner, devenir plus sec, puis se détacher en surface comme une petite croûte. Ce phénomène reste rare mais expliqué par les études histologiques sur la peau vieillissante. Il n’exclut pas pour autant la nécessité d’une évaluation médicale, car l’atrophie et la désorganisation du collagène sont également observées au pourtour de certains mélanomes.
Différenciation diagnostique entre décollement bénin et transformation maligne
Critères d’alarme selon les recommandations de la société française de dermatologie
La Société Française de Dermatologie (SFD) insiste sur la notion de « changement inhabituel » comme critère central d’alarme. Un grain de beauté en relief qui se décolle doit être considéré avec prudence lorsqu’il présente une modification récente et inexpliquée de son aspect global. Parmi les signaux d’alerte, on retrouve l’apparition d’une lésion pigmentée nouvelle sur la zone du décollement, une rougeur persistante périphérique ou un halo inflammatoire qui ne régresse pas en quelques semaines.
La SFD recommande de consulter rapidement en cas de doute, surtout chez les personnes à risque : phototype clair, antécédents personnels ou familiaux de mélanome, exposition solaire intense ou utilisation ancienne de cabines UV. Le praticien se base alors sur un examen clinique complet, complété par la dermoscopie, pour distinguer une simple kératose séborrhéique qui s’effrite d’un mélanome débutant. Vous vous demandez s’il vaut mieux « attendre et voir » ou consulter ? En présence d’un seul de ces critères d’alarme, la consultation s’impose.
Asymétrie, bordures irrégulières et variations chromatiques suspectes
L’observation attentive de la forme et des contours du grain de beauté reste un pilier du diagnostic. Une asymétrie marquée, où une moitié de la lésion ne ressemble plus à l’autre, suggère une prolifération cellulaire désordonnée. De même, des bordures qui deviennent floues, festonnées ou irrégulières, comme « mangées par endroits », doivent attirer l’attention. Lorsque le décollement est partiel, il peut révéler des zones plus sombres ou irrégulières en profondeur, ce qui renforce la suspicion.
Sur le plan chromatique, l’apparition de multiples nuances au sein d’un même naevus – noir profond, brun, rouge, gris, voire zones blanchâtres – est un signe potentiellement inquiétant. Un grain de beauté en relief qui se décolle et laisse place à une tache noire irrégulière ou à des points noirs disséminés dans la zone cicatricielle nécessite une prise en charge rapide, car ce tableau est parfois observé dans les mélanomes en phase initiale. L’œil nu a ses limites : le dermatologue utilisera la dermoscopie pour analyser ces variations de couleur en profondeur.
Évolution rapide du diamètre et changements de texture superficielle
Un autre critère majeur est la vitesse de changement. Un naevus mélanocytaire qui augmente sensiblement de diamètre en quelques semaines ou quelques mois, surtout à l’âge adulte, doit être considéré comme suspect. Lorsqu’un grain de beauté en relief se décolle partiellement puis semble repousser avec un diamètre plus important ou une forme plus étalée, on ne parle plus de simple cicatrisation mais d’évolution dynamique à surveiller de très près.
La texture de surface fournit également de précieuses informations. Une lésion qui devient granuleuse, verruqueuse, ulcérée ou qui présente des reliefs irréguliers, comparables à une « carte en relief », peut témoigner d’une prolifération anarchique. Si vous constatez qu’un ancien grain de beauté lisse devient rugueux, se crevasse ou forme des zones déprimées après un épisode de décollement, ne vous contentez pas d’appliquer une crème : une évaluation spécialisée est indispensable pour exclure une transformation maligne.
Ulcération, saignement spontané et croûtes persistantes
Parmi les signes les plus préoccupants figurent l’ulcération et le saignement spontané. Contrairement au saignement déclenché par un traumatisme évident (épilation, coupure de rasoir, griffure), le saignement spontané d’un grain de beauté en relief qui se décolle peut révéler un déséquilibre profond de l’architecture tissulaire. La surface devient alors fragile, suintante ou recouverte de croûtes épaisses qui se reforment sans cesse malgré les soins locaux.
La présence de croûtes persistantes pendant plusieurs semaines, qui tombent puis réapparaissent, doit systématiquement alerter. Il ne s’agit plus d’un simple épisode de cicatrisation, mais possiblement d’un processus tumoral sous-jacent qui empêche la peau de se refermer correctement. Dans ce cas, la SFD recommande une exérèse diagnostique rapide, c’est-à-dire le retrait complet de la lésion pour analyse histologique. Seule cette étape permettra de distinguer un mélanome d’un autre type de tumeur cutanée ou d’une lésion inflammatoire chronique.
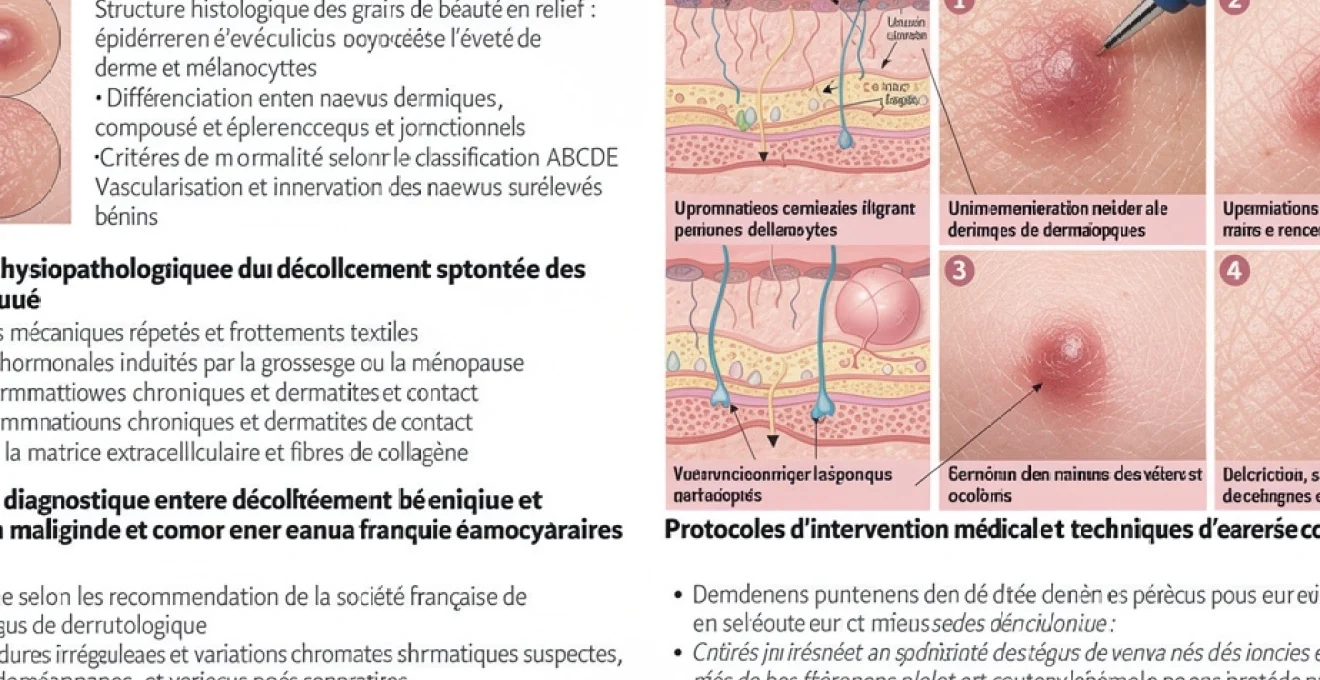
Protocoles d’intervention médicale et techniques d’exérèse chirurgicale
Lorsque le dermatologue estime qu’un grain de beauté en relief qui se décolle présente des caractéristiques suspectes ou simplement gênantes, il peut proposer une exérèse. Le protocole débute toujours par une évaluation clinique complète : interrogatoire détaillé (ancienneté, évolution, symptômes), inspection de l’ensemble du tégument, et dermoscopie de la lésion concernée. Dans certains cas, des photographies de suivi sont réalisées pour documenter l’évolution avant l’intervention.
L’exérèse dite « diagnostique » consiste à retirer l’intégralité du naevus avec une marge de sécurité millimétrique de peau saine. Cette marge est plus ou moins large selon le niveau de suspicion clinique. L’acte se pratique le plus souvent sous anesthésie locale, en cabinet ou en clinique dermatologique ambulatoire, et dure généralement entre 15 et 30 minutes. Le fragment est ensuite adressé à un laboratoire d’anatomopathologie pour analyse microscopique, étape indispensable pour confirmer la bénignité ou la malignité de la lésion.
Différentes techniques peuvent être utilisées selon la taille, la profondeur et la localisation du grain de beauté. L’exérèse elliptique au bistouri, avec suture directe, reste la technique de référence pour tout naevus suspect, car elle permet une analyse complète des marges. Pour les lésions clairement bénignes mais en relief, une exérèse par rasage (shave excision) peut être proposée : le dermatologue retire la partie saillante au ras de la peau, parfois complétée par une coagulation légère pour limiter le saignement.
Les techniques destructrices comme le laser CO2 ou la cryothérapie à l’azote liquide sont réservées aux lésions indubitablement bénignes (kératoses séborrhéiques, angiomes, verrues séborrhéiques) après diagnostic dermatologique. Elles ne doivent jamais être utilisées sur un grain de beauté en relief qui se décolle et dont la nature n’a pas été confirmée, car elles empêchent toute analyse histologique ultérieure. En d’autres termes, brûler un naevus suspect, c’est se priver de la seule preuve fiable de son innocuité ou de sa dangerosité.
Surveillance post-intervention et prévention des récidives naeviques
Après l’exérèse d’un grain de beauté en relief, une phase de surveillance locale et générale s’ouvre. Sur le plan local, la cicatrice doit être contrôlée dans les jours et semaines qui suivent pour vérifier l’absence d’infection, de saignement anormal ou de désunion des berges. Le patient est généralement invité à garder le pansement propre et sec pendant les premières 24 à 48 heures, puis à appliquer un soin cicatrisant adapté selon les recommandations du praticien.
À plus long terme, la prévention des récidives naeviques au niveau de la cicatrice repose sur trois piliers : protection solaire rigoureuse, absence de traumatismes répétés sur la zone, et contrôle dermatologique régulier. Une exposition UV excessive sur une cicatrice récente favorise la dyschromie (tache plus claire ou plus foncée) et, plus rarement, l’apparition d’une nouvelle lésion pigmentée dans la zone. Il est donc conseillé d’utiliser un écran solaire SPF 50+ sur la cicatrice pendant au moins un an, surtout lorsqu’elle est située sur le visage, le cou ou les mains.
D’un point de vue global, la surveillance des autres grains de beauté reste essentielle, surtout lorsqu’un naevus a déjà nécessité une exérèse. Le dermatologue peut proposer un calendrier de suivi personnalisé, souvent annuel, parfois semestriel chez les patients à haut risque. L’auto-examen régulier, à l’aide d’un miroir ou de photographies pour les zones difficiles d’accès, permet au patient de repérer toute nouvelle lésion ou évolution suspecte. Vous hésitez à consulter pour un nouveau grain de beauté en relief qui change d’aspect ? Dans le doute, mieux vaut le montrer tôt que trop tard.
Complications potentielles et prise en charge des cicatrices hypertrophiques
Comme toute intervention chirurgicale, même mineure, l’exérèse d’un grain de beauté en relief qui se décolle peut entraîner des complications locales. Les plus fréquentes restent bénignes : hématome, petite infection superficielle, rougeur prolongée. Plus rarement, notamment chez les sujets jeunes, à peau mate ou sur les zones de tension (sternum, épaules, haut du dos), on observe la formation de cicatrices hypertrophiques ou chéloïdes. Ces cicatrices épaisses, parfois prurigineuses, dépassent les limites initiales de la plaie et peuvent être, à leur tour, une source d’inconfort esthétique ou fonctionnel.
La prise en charge des cicatrices hypertrophiques repose sur plusieurs options complémentaires. Les gels ou pansements siliconés, appliqués quotidiennement pendant plusieurs semaines, aident à aplanir la cicatrice et à réduire les démangeaisons. Des massages réguliers de la zone, effectués avec une crème émolliente, améliorent également la souplesse tissulaire. Dans les cas plus marqués, le dermatologue peut proposer des injections intralésionnelles de corticoïdes pour diminuer l’épaisseur de la cicatrice, ou des séances de laser vasculaire pour atténuer la rougeur.
Enfin, la prévention reste un élément clé : limiter la tension mécanique sur la cicatrice (éviter les sports de contact ou les étirements excessifs dans les premières semaines), se protéger du soleil et respecter les consignes de soins locaux réduit significativement le risque de cicatrisation pathologique. Si vous avez des antécédents de cicatrices hypertrophiques ou chéloïdes, signalez-le à votre dermatologue avant toute exérèse de grain de beauté. Il pourra adapter la technique de suture et le suivi post-opératoire afin de minimiser ce risque, tout en assurant une surveillance optimale de votre peau.
