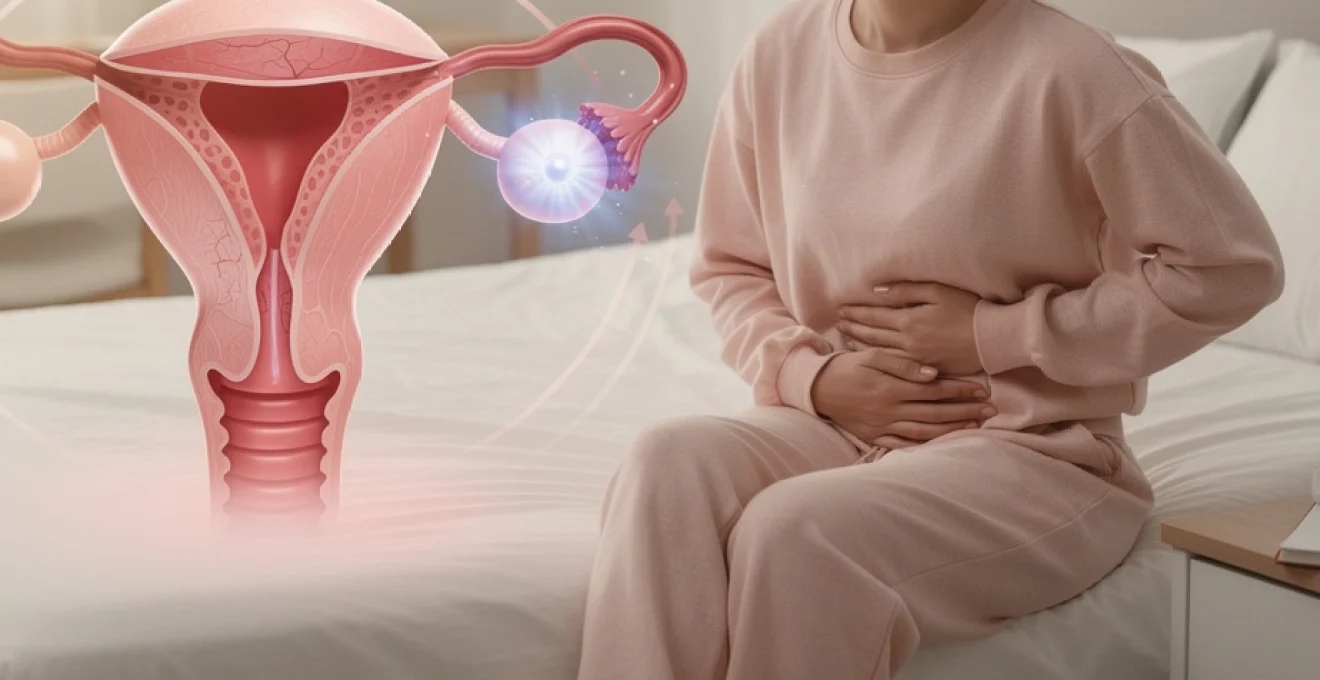
Les pertes rosées pendant l’ovulation représentent un phénomène physiologique relativement fréquent qui touche environ 8% des femmes en âge de procréer. Ce saignement léger, mélange de sang frais et de sécrétions cervicales, suscite souvent des interrogations légitimes. Bien que généralement bénin, il convient de comprendre les mécanismes sous-jacents pour distinguer les manifestations normales des situations nécessitant une consultation médicale. La reconnaissance de ces signes ovulatoires peut s’avérer particulièrement utile pour optimiser la connaissance de son cycle menstruel.
Physiologie du cycle ovarien et mécanismes de sécrétion cervicale
Phase folliculaire et modifications hormonales œstrogéniques
Durant la première moitié du cycle menstruel, l’augmentation progressive des œstrogènes orchestrée par l’hypophyse déclenche une cascade de transformations physiologiques. Ces hormones stimulent la maturation folliculaire ovarienne tout en induisant un épaississement progressif de l’endomètre utérin. La concentration croissante d’œstradiol influence également la composition et la viscosité des sécrétions cervicales, les rendant progressivement plus filantes et transparentes.
L’élévation hormonale œstrogénique favorise simultanément une augmentation de la vascularisation endométriale. Cette hypervascularisation constitue un terrain propice aux micro-saignements lors des fluctuations hormonales brutales caractéristiques de la période ovulatoire. Les capillaires fragilisés peuvent alors libérer de petites quantités de sang qui se mélangent aux sécrétions cervicales naturelles.
Rupture folliculaire et libération de l’ovocyte mature
Le pic de LH (hormone lutéinisante) déclenche la rupture du follicule dominant dans les 24 à 36 heures suivantes. Ce processus mécanique peut occasionner une légère hémorragie folliculaire due à la déchirure des vaisseaux sanguins entourant le follicule mature. Bien que microscopique, ce saignement peut se manifester par des pertes rosées caractéristiques observables sur les sous-vêtements ou lors de l’essuyage.
La libération ovocytaire s’accompagne parfois d’une sensation douloureuse unilatérale appelée syndrome de Mittelschmerz. Cette douleur, ressentie du côté de l’ovaire ovulant, résulte de la distension capsulaire ovarienne et du passage de liquide folliculaire dans la cavité péritonéale. L’association entre cette symptomatologie douloureuse et les pertes rosées renforce l’hypothèse d’un saignement ovulatoire physiologique.
Glaire cervicale filante et perméabilité spermatozoïdale
La transformation de la glaire cervicale constitue un marqueur fiable de l’approche ovulatoire. Sous l’influence œstrogénique croissante, les sécrétions cervicales évoluent vers une consistance filante et élastique, comparable au blanc d’œuf cru. Cette modification facilite la migration spermatozoïdale à travers le canal cervical tout en optimisant leur survie dans l’environnement vaginal.
L’incorporation de traces sanguines dans cette glaire cervicale modifiée explique l’aspect rosé caractéristique des pertes ovulatoires. La dilution du sang dans les sécrétions cervicales abondantes produit cette teinte particulière, distincte du rouge franc des menstruations ou du brun des saignements oxydés. Cette coloration spéc
rosée témoigne donc d’un simple mélange entre cette glaire de fertilité et une très faible quantité de sang, souvent invisible à l’œil nu à sa source. En observant régulièrement l’aspect de vos sécrétions vaginales autour de l’ovulation, vous pouvez repérer ce changement de texture et de couleur, et mieux situer votre fenêtre de fertilité.
Vascularisation endométriale et saignements d’implantation
L’endomètre, cette muqueuse qui tapisse l’intérieur de l’utérus, est richement vascularisé dès la fin de la phase folliculaire. Les capillaires se multiplient pour préparer un éventuel accueil embryonnaire. Cette densité vasculaire explique à la fois la possibilité de pertes rosées ovulatoires et l’apparition ultérieure de saignements d’implantation en cas de grossesse.
Le saignement d’implantation survient en moyenne 6 à 12 jours après la fécondation, donc en phase lutéale, et non au moment de l’ovulation. Il correspond à la pénétration du blastocyste dans l’endomètre, qui peut rompre quelques petits vaisseaux. Cliniquement, il se manifeste par des pertes très légères, rosées ou brunâtres, de courte durée. La distinction avec un spotting ovulatoire repose donc essentiellement sur le timing dans le cycle et le contexte (rapport fécondant possible, retard de règles).
Pertes rosées ovulatoires : caractéristiques cliniques et diagnostic différentiel
Spottings péri-ovulatoires et syndrome de mittelschmerz
Les pertes rosées au moment de l’ovulation s’intègrent souvent dans un tableau plus large appelé syndrome de Mittelschmerz. Ce dernier associe, chez certaines femmes, une douleur pelvienne unilatérale, des tiraillements lombaires et un discret spotting péri-ovulatoire. La douleur apparaît généralement en milieu de cycle, dure de quelques heures à 24–48 heures, puis disparaît spontanément.
Dans ce contexte, les pertes rosées restent très modestes : de simples traces sur le papier toilette ou une fine tache sur la culotte. Elles ne nécessitent habituellement pas de protection hygiénique spécifique. L’absence de caillots, de mauvaise odeur et de fièvre oriente vers un phénomène fonctionnel, lié à l’ovulation, et non vers une pathologie gynécologique infectieuse ou tumorale.
Consistance mucoïde et aspect sanguinolent des sécrétions
Sur le plan clinique, la perte rosée ovulatoire se caractérise par une consistance mucoïde, élastique, proche du blanc d’œuf cru. La glaire cervicale reste abondante, claire et filante, mais se teinte de rose ou de rouge très clair en raison de la présence de fines stries sanguines. Parfois, le sang est tellement dilué que l’on observe simplement un voile rosé dans des sécrétions par ailleurs transparentes.
Cette présentation diffère nettement des pertes épaisses, grumeleuses et blanches d’une mycose, ou des sécrétions jaunâtres, verdâtres et malodorantes observées en cas d’infection sexuelle transmissible. Elle se distingue également du flux menstruel franc, plus uniforme et plus abondant. En pratique, si la texture reste typique de la glaire fertile et que la quantité de sang est minime, on se situe très probablement dans le cadre d’un spotting ovulatoire bénin.
Durée physiologique des saignements intermenstruels
La durée des pertes rosées liées à l’ovulation est généralement courte. On parle le plus souvent d’un épisode isolé, d’une durée de quelques heures à un maximum de 24–48 heures. Au-delà, surtout si le saignement augmente ou devient quotidien, il faut envisager une autre cause que le simple phénomène ovulatoire.
Un repère pratique consiste à observer si ces pertes disparaissent spontanément, sans traitement, et ne réapparaissent qu’au cycle suivant, toujours au même moment du cycle. Des saignements intermenstruels persistants, qui s’étendent sur plusieurs jours ou surviennent de manière anarchique, justifient un avis médical pour éliminer une métrorragie pathologique, un trouble de la coagulation ou une anomalie hormonale plus marquée.
Différenciation avec les métrorragies pathologiques
Le diagnostic différentiel entre pertes rosées ovulatoires et métrorragies pathologiques repose sur plusieurs critères : abondance, régularité, symptômes associés et contexte clinique. Un saignement ovulatoire reste discret, cyclique, et s’inscrit dans un schéma globalement régulier. À l’inverse, des pertes abondantes, nécessitant des protections changeées fréquemment, ou survenant plusieurs fois dans le mois, doivent alerter.
La présence de douleurs pelviennes intenses, de fièvre, de pertes malodorantes, de douleurs lors des rapports sexuels ou en urinant oriente vers une cause infectieuse ou organique (polype, fibrome, endométriose, grossesse extra-utérine, etc.). De même, des saignements chez une femme ménopausée ou chez une adolescente n’ayant pas encore eu ses règles ne doivent jamais être banalisés. Dans ces situations, la consultation gynécologique s’impose rapidement.
Corrélation avec la courbe de température basale
Pour confirmer le caractère ovulatoire de pertes rosées, le suivi de la température basale constitue un outil très utile. Dans un cycle ovulatoire, on observe une phase de températures basses (phase folliculaire), suivie d’une élévation de 0,3 à 0,5 °C environ après l’ovulation, qui se maintient durant toute la phase lutéale. Les spottings ovulatoires surviennent classiquement juste avant cette montée thermique ou au moment où elle débute.
En pratique, si vous notez vos températures chaque matin et que les pertes rosées se répètent à la même période, à mi-cycle, la corrélation devient très parlante. Cette approche, combinée à l’observation de la glaire cervicale, permet non seulement de rassurer sur le caractère physiologique de ces saignements, mais aussi de mieux cibler votre période fertile, que vous souhaitiez concevoir ou, au contraire, éviter une grossesse.
Facteurs hormonaux influençant les saignements ovulatoires
Pic de LH et chute œstrogénique pré-ovulatoire
Sur le plan endocrinien, les pertes rosées à l’ovulation résultent en grande partie du jeu subtil entre œstrogènes, LH et progestérone. Juste avant l’ovulation, le taux d’estradiol atteint un pic, puis chute brutalement, tandis que la LH connaît une élévation très marquée. Ce « switch » hormonal peut déséquilibrer transitoirement la stabilité de l’endomètre, entraînant un léger décollement de la muqueuse et donc un micro-saignement.
On parle parfois de « saignement de poussée œstrogénique ». Plus le contraste entre le sommet d’estradiol et sa chute rapide est important, plus certaines femmes semblent susceptibles de présenter un spotting. Il ne s’agit pas d’un dysfonctionnement en soi, mais plutôt d’une réponse individuelle aux fluctuations hormonales, comparable à la façon dont certaines ressentent fortement les symptômes prémenstruels alors que d’autres y sont peu sensibles.
Sensibilité capillaire endométriale aux fluctuations hormonales
La réactivité des micro-vaisseaux endométriaux aux variations hormonales joue également un rôle majeur. Chez certaines femmes, les capillaires de l’endomètre sont particulièrement sensibles aux modifications rapides des taux d’œstrogènes et de progestérone. Un simple changement de gradient hormonal suffit alors à provoquer une micro-rupture capillaire, source de pertes rosées.
Cette sensibilité peut varier au cours de la vie : il n’est pas rare qu’une femme ne présente aucun spotting ovulatoire pendant des années, puis en observe lors de certaines périodes (après une grossesse, en post-pilule, en périménopause). De la même façon, le stress intense, les variations de poids rapides ou certaines pathologies chroniques peuvent moduler cette réactivité vasculaire et rendre l’endomètre plus fragile.
Impact des contraceptifs hormonaux sur les spottings
Les contraceptifs hormonaux modifient profondément l’architecture du cycle naturel, ce qui peut favoriser l’apparition de saignements intermenstruels. Au début de la prise d’une pilule combinée ou d’un progestatif seul, des spottings sont rapportés par 30 à 50 % des utilisatrices durant les trois premiers mois. Le temps que l’endomètre s’adapte au nouveau climat hormonal, il peut se désagréger par petites zones, donnant des pertes rosées ou brunâtres.
Les dispositifs intra-utérins hormonaux (DIU au lévonorgestrel) et les implants sous-cutanés sont également fréquemment associés à des saignements irréguliers, notamment au cours de la première année. Ces pertes ne correspondent pas toujours à une ovulation puisque ces méthodes tendent au contraire à l’inhiber. Néanmoins, chez certaines femmes, des ovulations passagères peuvent survenir, et il n’est pas toujours facile de différencier un spotting ovulatoire d’un spotting iatrogène. En cas de spottings invalidants ou prolongés, un ajustement de la contraception peut être discuté avec le professionnel de santé.
Dysfonctionnements thyroïdiens et irrégularités menstruelles
La thyroïde joue un rôle central dans la régulation du métabolisme et, par ricochet, dans celle du cycle menstruel. Une hypothyroïdie comme une hyperthyroïdie peuvent perturber la sécrétion pulsatile de GnRH, de FSH et de LH, entraînant des cycles irréguliers, des ovulations décalées ou absentes, et des spottings imprévisibles. Dans ces contextes, les pertes rosées ne sont plus forcément synchronisées avec l’ovulation.
Vous avez des cycles très variables, des épisodes de fatigue marquée, de prise ou perte de poids inexpliquée, de frilosité ou de palpitations associés à des saignements intermenstruels ? Une exploration thyroïdienne (TSH, T3, T4) peut être pertinente. La correction d’un trouble thyroïdien, par traitement substitutif ou freinateur, permet souvent de régulariser le cycle et de diminuer la fréquence des pertes rosées non ovulatoires.
Pathologies gynécologiques mimant les saignements ovulatoires
Certaines pathologies gynécologiques peuvent se manifester par des pertes rosées en milieu de cycle, ce qui complique parfois le diagnostic. Parmi les causes organiques les plus fréquentes figurent les polypes endométriaux ou cervicaux, les fibromes sous-muqueux, les kystes ovariens fonctionnels, l’endométriose et les infections génitales hautes (endométrite, salpingite).
Les polypes et fibromes, par exemple, sont des excroissances bénignes mais vascularisées, susceptibles de saigner lors des rapports sexuels ou spontanément. L’endométriose, quant à elle, s’accompagne souvent de douleurs pelviennes chroniques, de dysménorrhées importantes et de spottings irréguliers. Enfin, certaines infections sexuellement transmissibles comme la chlamydia ou la gonorrhée peuvent provoquer des saignements après les rapports, associés à des pertes anormales et parfois à des douleurs pelviennes. Lorsque les pertes rosées ne suivent plus la logique du cycle, deviennent fréquentes, malodorantes ou douloureuses, une évaluation gynécologique est indispensable.
Surveillance clinique et examens complémentaires recommandés
Face à des pertes rosées répétitives, la première étape consiste à observer précisément le cycle : date de début des règles, moment d’apparition des spottings, durée, abondance, symptômes associés. Tenir un carnet ou utiliser une application de suivi permet de repérer rapidement si ces pertes surviennent toujours autour de l’ovulation ou si elles deviennent anarchiques. Cette auto-surveillance constitue une aide précieuse pour le médecin lors de la consultation.
Sur le plan médical, l’examen clinique comprend un interrogatoire détaillé (antécédents, contraception, rapports, douleurs, contexte psychologique) et un examen gynécologique avec spéculum. Selon la situation, plusieurs examens complémentaires peuvent être proposés :
- Échographie pelvienne (voie abdominale et/ou endovaginale) pour visualiser l’utérus, l’endomètre, les ovaires, rechercher polype, fibrome, kyste.
- Prélèvements cervico-vaginaux pour dépister une infection (mycose, vaginose, IST).
- Bilan sanguin hormonal (FSH, LH, estradiol, progestérone, prolactine, TSH) en cas de suspicion de trouble endocrinien ou d’ovulation irrégulière.
Dans des cas plus rares, une hystéroscopie diagnostique ou une biopsie de l’endomètre peuvent être indiquées, notamment chez les femmes de plus de 40 ans ou en présence de facteurs de risque (antécédents familiaux de cancer de l’endomètre, obésité, hyperplasie connue). L’objectif n’est pas de médicaliser systématiquement un phénomène souvent bénin, mais de sécuriser la situation lorsque certains critères d’alerte sont présents.
Prise en charge thérapeutique des saignements intermenstruels récurrents
Le traitement des pertes rosées intermenstruelles dépend avant tout de leur cause. Lorsque le diagnostic de spotting ovulatoire physiologique est posé, aucune thérapeutique n’est nécessaire en dehors de mesures de confort : utilisation de protections adaptées (culottes menstruelles, protège-slips en coton), information et rassurance. Pour certaines femmes gênées psychologiquement ou dans leur sexualité par ces spottings, une régulation hormonale du cycle peut être discutée.
Si une contraception hormonale est responsable de saignements persistants, plusieurs options existent : ajustement du dosage œstrogénique, changement de pilule, passage à une autre méthode (anneau, patch, DIU hormonal ou au cuivre), voire arrêt temporaire sous contrôle médical. En cas de polype ou de fibrome symptomatique, un traitement chirurgical mini-invasif (polypectomie, myomectomie hystéroscopique) est souvent efficace pour faire disparaître les métrorragies.
Les infections génitales nécessitent un traitement ciblé (antibiotiques, antifongiques, antiparasitaires) ainsi qu’une prise en charge du ou des partenaires sexuels lorsque cela est indiqué. Les troubles endocriniens (thyroïdiens, hyperprolactinémie, insuffisance lutéale) sont pris en charge par une correction médicale spécifique, qui stabilise secondairement le cycle et réduit les épisodes de pertes rosées. Enfin, un accompagnement global – hygiène de vie, gestion du stress, activité physique régulière – contribue à harmoniser les cycles et à atténuer la fréquence des saignements intermenstruels.
En résumé, des pertes rosées au moment de l’ovulation restent très souvent un signe normal du fonctionnement ovarien et utérin. La clé réside dans l’écoute de votre corps, l’observation de votre cycle et la consultation sans tarder si quelque chose vous semble inhabituel : mieux vaut une vérification rassurante qu’une inquiétude prolongée.
